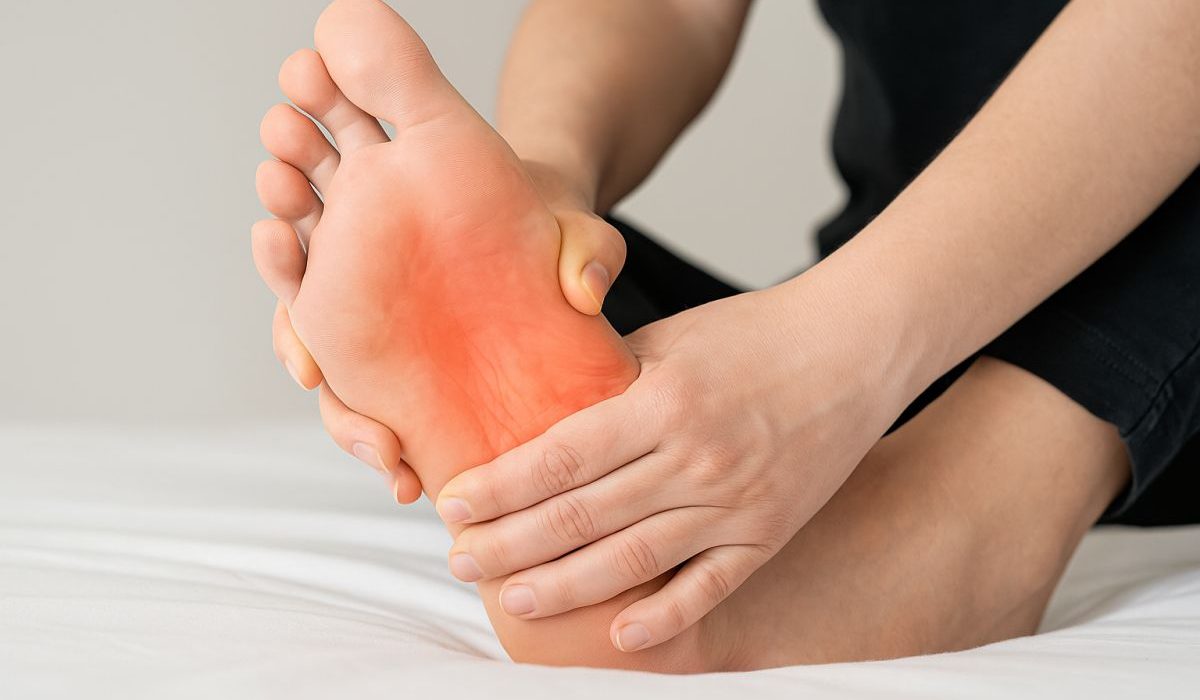
El dolor en el talón es una de las consultas más frecuentes en nuestra clínica podológica. Si has experimentado esa molestia punzante al dar los primeros pasos por la mañana, probablemente te encuentres ante lo que conocemos como fasciosis plantar. En este artículo, resolveremos todas tus dudas sobre esta patología tan común pero a menudo mal comprendida.
¿Qué es la fasciosis plantar?
La fascia plantar es una banda de tejido fibroso que se extiende desde el talón hasta los dedos del pie, actuando como la cuerda de un arco que sostiene la estructura del pie. Cuando este tejido sufre microtraumatismos repetitivos, se produce lo que conocemos como fasciosis plantar.
Es importante aclarar que, aunque tradicionalmente se ha denominado «fascitis», la evidencia científica actual indica que se trata más de un proceso degenerativo crónico (-osis) que de una inflamación aguda (-itis). Esta comprensión es fundamental para orientar correctamente el tratamiento hacia la regeneración del tejido dañado.
Manifestaciones clínicas: cómo se presenta
Síntomas principales
El signo más característico es el dolor en la región medial del talón, especialmente intenso durante:
- Los primeros pasos matutinos: El dolor suele ser más agudo tras el reposo nocturno
- Después de períodos prolongados en sedestación
- Al iniciar la actividad tras descansos
Un patrón típico es la mejoría inicial del dolor con la actividad, seguida de su reaparición tras esfuerzos prolongados.
Características del dolor
Los pacientes suelen describir el dolor como:
- Punzante, similar a la sensación de pisar un objeto afilado
- Dolor sordo y persistente
- Sensación de ardor o quemazón en la planta del pie
Factores etiológicos y de riesgo
La fasciosis plantar raramente tiene una causa única. Generalmente resulta de la interacción de múltiples factores:
Factores extrínsecos
- Sobrecarga mecánica: Aumento repentino en la intensidad o duración del ejercicio
- Superficies inadecuadas: Entrenamientos continuados sobre asfalto o superficies muy rígidas
- Calzado inapropiado: Zapatos con soporte inadecuado del arco plantar o amortiguación insuficiente
Factores intrínsecos
- Alteraciones biomecánicas: Tanto el pie plano como el pie cavo (mucho arco) predisponen a la patología
- Limitación de la dorsiflexión del tobillo: El acortamiento de gemelos y sóleo incrementa la tensión sobre la fascia
- Sobrepeso: Cada kilogramo adicional representa mayor carga sobre las estructuras plantares
- Edad: Mayor prevalencia entre los 40-60 años debido a cambios degenerativos en los tejidos
Cuándo consultar: signos de alarma
Recomendamos evaluación profesional urgente ante:
- Dolor nocturno que interrumpe el sueño
- Síntomas neurológicos como hormigueo, pérdida de sensibilidad o adormecimiento.
- Dolor constante que no mejora después de los primeros pasos
- Limitación funcional significativa en actividades de la vida diaria
Estos signos pueden indicar patologías más complejas que requieren abordaje específico.
Diagnóstico diferencial: no todo dolor de talón es fasciosis plantar
Aunque la fasciosis plantar es la causa más frecuente de talalgia (dolor en el talón), es fundamental realizar un diagnóstico diferencial preciso, ya que existen otras patologías que pueden manifestarse de forma similar:
Otras causas de dolor en el talón:
Atrofia o inflamación de la almohadilla grasa plantar
- Pérdida del «cojín» natural del talón
- Más frecuente en personas mayores o tras impactos repetidos
- Dolor más difuso en toda la superficie del talón
Atrapamiento del nervio de Baxter
- Dolor con componente neurológico (quemazón, hormigueo)
- Puede irradiar hacia los dedos
- Empeora con la actividad prolongada
Tendinopatía insercional del tendón de Aquiles
- Dolor en la parte posterior del talón
- Relacionado con la inserción del tendón en el calcáneo
- Rigidez matutina en la zona posterior
Fracturas por estrés del calcáneo
- Más frecuente en deportistas
- Dolor constante que no mejora con el reposo
- Historia de incremento reciente en la actividad
El caso particular del espolón calcáneo Una aclaración importante: el espolón calcáneo visible en radiografías no es la causa directa del dolor en la mayoría de casos. Se trata de una formación ósea reactiva que aparece como consecuencia de la tracción crónica de la fascia sobre el hueso. De hecho, muchas personas sin dolor presentan espolones, mientras que otras con dolor intenso no los tienen.
Importancia del diagnóstico preciso
Esta variedad de posibles diagnósticos subraya la importancia de una evaluación profesional completa. Cada patología requiere un enfoque terapéutico específico, y un diagnóstico erróneo puede llevar a tratamientos ineficaces o incluso contraproducentes.
Proceso diagnóstico en nuestra consulta
Historia clínica detallada
Realizamos una anamnesis exhaustiva que incluye la caracterización precisa del dolor, actividades desencadenantes, calzado habitual, y factores laborales o deportivos relevantes.
Exploración física específica
- Palpación dirigida para identificar puntos de dolor característicos
- Evaluación de la movilidad articular y flexibilidad muscular
- Pruebas clínicas específicas
- Análisis de la marcha y patrones de pisada
Técnicas de imagen
Cuando el cuadro clínico lo requiere, empleamos:
- Ecografía musculoesquelética: Permite visualizar directamente la fascia, medir su grosor y evaluar su estructura interna
- Radiografía simple: Útil para descartar fracturas o evaluar la presencia de espolones
- Resonancia magnética: Reservada para casos complejos donde se sospechan múltiples patologías
Nuestro protocolo de tratamiento personalizado
En nuestra consulta aplicamos un enfoque terapéutico progresivo y personalizado, adaptando el tratamiento a las características específicas de cada paciente:
Primera fase: Tratamiento conservador inicial
Control de síntomas y educación del paciente
- Comprensión de la patología y factores desencadenantes
- Modificación temporal de actividades que agravan el cuadro
- Aplicación de crioterapia en fases agudas
- Optimización del calzado habitual
Programa de ejercicios específicos
- Estiramientos dirigidos de la fascia plantar
- Trabajo de flexibilidad de la cadena posterior (gemelos, sóleo)
- Fortalecimiento progresivo de la musculatura intrínseca del pie
- Programa de ejercicios domiciliarios supervisados
Segunda fase: Intervención especializada
Análisis biomecánico y soportes plantares
- Estudio de la marcha y distribución de presiones
- Diseño de ortesis plantares personalizadas cuando esté indicado
- Férulas de estiramiento nocturno en casos seleccionados
Terapias físicas avanzadas
- Fisioterapia especializada en patología del pie
- Técnicas de terapia manual específicas
- Modalidades de electroterapia según el caso
Tercera fase: Tratamientos de segunda línea
Reservados para casos que no responden al tratamiento conservador tras 3-6 meses:
Terapias regenerativas
- Infiltraciones de plasma rico en plaquetas (PRP)
- Técnicas de electrolisis percutánea (EPI)
- Ondas de choque extracorpóreas
Procedimientos mínimamente invasivos
- Técnicas de neuromodulación percutánea
- Infiltraciones ecoguiadas específicas
Cirugía: última opción
La intervención quirúrgica se reserva únicamente para casos excepcionales con más de 12 meses de evolución y falta de respuesta a todos los tratamientos conservadores.
Estrategias preventivas
La prevención se basa en la identificación y corrección de factores de riesgo modificables:
Recomendaciones generales
- Programa de estiramientos regular de fascia plantar y cadena posterior
- Progresión gradual en cualquier incremento de actividad física
- Calentamiento adecuado previo al ejercicio
- Mantenimiento del peso corporal dentro de parámetros saludables
Cuidado del calzado
- Renovación periódica del calzado deportivo
- Selección de calzado con soporte adecuado del arco plantar
- Evitar el uso prolongado de calzado completamente plano sin adaptación previa
Fortalecimiento preventivo
- Ejercicios específicos para la musculatura intrínseca del pie
- Trabajo propioceptivo del miembro inferior
- Mantenimiento de la flexibilidad de la cadena posterior
Pronóstico y expectativas
Es fundamental establecer expectativas realistas sobre la evolución:
- Tiempo de recuperación: Entre 3-6 meses con tratamiento adecuado
- Tasa de éxito: El 85-90% de los casos responden favorablemente al tratamiento conservador
- Importancia de la adherencia: La constancia en el tratamiento es determinante para el éxito terapéutico
- Prevención de recidivas: El mantenimiento de hábitos saludables es clave para evitar reapariciones
Conclusión
La fasciosis plantar, aunque representa un desafío terapéutico significativo, tiene un pronóstico favorable cuando se aborda con un diagnóstico preciso y un plan de tratamiento integral. La clave del éxito radica en la identificación temprana, el tratamiento personalizado y, especialmente, en la participación activa del paciente en su proceso de recuperación.
El dolor de talón no debe ser ignorado ni normalizado. Una evaluación profesional temprana puede prevenir la cronificación del cuadro y restaurar la funcionalidad completa del pie.
¿Experimentas dolor persistente en el talón? En nuestra consulta realizamos un diagnóstico integral y desarrollamos planes de tratamiento individualizados. Contacta con nosotros para una evaluación especializada que te permita recuperar tu bienestar y calidad de vida.